Le petit orteil, bien que représentant la plus petite structure osseuse du pied, joue un rôle crucial dans l’équilibre et la propulsion lors de la marche. Sa position exposée en fait une cible privilégiée des traumatismes domestiques et sportifs. Reconnaître les signes d’une fracture du cinquième orteil s’avère essentiel pour éviter les complications à long terme et assurer une guérison optimale. Les symptômes peuvent parfois être trompeurs, masquant une lésion osseuse sous l’apparence d’une simple contusion. Cette méconnaissance conduit fréquemment à un retard diagnostic, favorisant l’apparition de séquelles douloureuses et fonctionnelles.
La distinction entre une simple entorse et une fracture nécessite une analyse clinique minutieuse. Les signes d’alarme ne se limitent pas à la douleur immédiate, mais englobent un ensemble de manifestations spécifiques qu’il convient d’identifier précocement pour orienter vers une prise en charge adaptée.
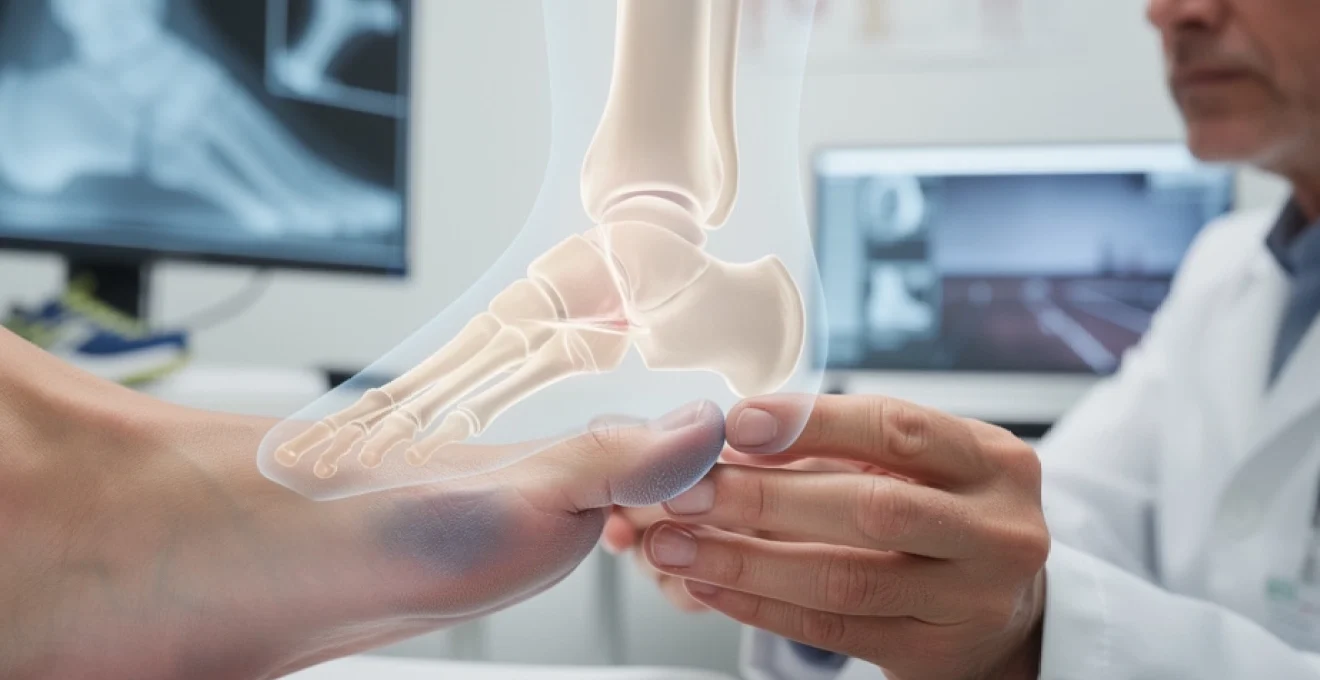
Anatomie du cinquième métatarsien et mécanismes de fracture
Structure osseuse du petit orteil et articulations interphalangiennes
Le petit orteil se compose de trois phalanges distinctes : proximale, moyenne et distale, reliées par des articulations interphalangiennes permettant les mouvements de flexion et d’extension. Cette architecture osseuse, bien que miniaturisée, présente des zones de fragilité spécifiques. La phalange proximale, la plus volumineuse, constitue le siège le plus fréquent des fractures par écrasement ou percussion directe.
L’articulation métatarso-phalangienne du cinquième rayon revêt une importance particulière dans la biomécanique du pied. Sa capsule articulaire, renforcée par des ligaments collatéraux, assure la stabilité lors des phases d’appui. Cette zone de transition entre le métatarsien et la phalange proximale représente un point de contrainte mécanique majeur, particulièrement sollicité lors des activités sportives impliquant des changements de direction rapides.
Fractures de jones versus fractures de la base du cinquième métatarsien
La différenciation entre fracture de Jones et fracture avulsion de la base du cinquième métatarsien constitue un enjeu diagnostique majeur. La fracture de Jones, localisée dans la zone métaphysaire distale de la base métatarsienne, présente un pronostic plus réservé en raison de sa vascularisation précaire. Cette région, située entre 1,5 et 3 cm de la styloïde métatarsienne, bénéficie d’un apport sanguin limité, expliquant les difficultés de consolidation observées.
À l’inverse, les fractures par avulsion de la tubérosité du cinquième métatarsien résultent généralement d’une traction excessive du tendon du muscle court fibulaire lors d’un mécanisme d’inversion forcée. Ces lésions, plus superficielles, évoluent habituellement favorablement sous traitement conservateur. La distinction radiologique entre ces deux entités nécessite une analyse précise de la localisation exacte du trait de fracture.
Traumatismes par inversion du pied et mécanismes lésionnels
L’inversion brutale du pied constitue le mécanisme lésionnel le plus fréquemment rencontré dans les fractures du petit orteil. Ce mouvement, combinant une flexion plantaire et une adduction forcées, génère des contraintes importantes sur le bord externe du pied. La séquence traumatique débute souvent par un faux pas, une réception de saut déséquilibrée ou un
collision contre un meuble ou un bord de porte. La force se concentre alors sur la partie latérale du pied et peut provoquer soit une simple entorse des ligaments, soit une fracture de la phalange ou de la base du cinquième métatarsien. Chez le sportif, ce mécanisme survient fréquemment lors des changements d’appui rapides, en sports de raquette, de ballon ou en course sur terrain irrégulier.
Lorsque l’inversion est associée à une rotation de l’avant-pied, les contraintes de torsion augmentent sur le cinquième rayon. On observe alors plus volontiers des traits de fracture obliques ou spiralés, parfois difficiles à visualiser cliniquement tant l’œdème peut être important. Ce type de traumatisme peut également s’accompagner d’une lésion associée de la cheville, rendant la symptomatologie plus confuse.
Fractures de stress du cinquième rayon chez les sportifs
Les fractures de stress du cinquième métatarsien résultent d’une surcharge répétée, plutôt que d’un choc unique. Elles concernent en priorité les coureurs, les danseurs, les footballeurs ou toute personne augmentant brutalement son volume d’entraînement. L’os est soumis à de micro-traumatismes répétés ; lorsqu’il n’a plus le temps de se réparer entre deux séances, une fissure de fatigue finit par apparaître.
Sur le plan clinique, la douleur est plus insidieuse qu’en cas de traumatisme aigu. Vous pouvez d’abord ressentir une gêne latérale du pied à l’effort, qui disparaît au repos, puis s’installe progressivement au quotidien. Contrairement au “coup contre le meuble” dont on se souvient très bien, la fracture de stress du petit orteil ou de son métatarsien survient sans événement déclencheur précis, ce qui retarde souvent la consultation.
Ces lésions de fatigue sont particulièrement redoutées au niveau de la zone de Jones, où la vascularisation est moins bonne. La consolidation est alors plus lente et le risque de pseudarthrose (absence de consolidation) plus élevé. C’est pourquoi toute douleur persistante sur le bord externe du pied chez un sportif doit faire évoquer une fracture de stress et justifier un avis médical, surtout si l’entraînement a été récemment intensifié.
Signes cliniques pathognomoniques d’une fracture du petit orteil
Œdème localisé et hématome sous-unguéal caractéristique
Après un traumatisme du cinquième orteil, l’un des premiers signes d’alerte est l’apparition rapide d’un œdème localisé. Le petit orteil gonfle, devient rouge puis bleu violacé, et la peau paraît tendue. Cette augmentation de volume peut rendre le chaussage difficile, voire impossible, dès les premières heures. Si le choc a été direct sur le bout du doigt de pied, un hématome sous-unguéal est fréquent : l’ongle devient noirâtre ou violacé, parfois sur toute sa surface.
Ce saignement sous l’ongle traduit un traumatisme important de la phalange distale, voire une fracture sous-jacente. Même si l’hématome peut survenir lors d’une simple contusion, sa présence associée à une douleur très vive au contact doit faire suspecter un petit orteil cassé. Dans certains cas, la pression sous l’ongle devient intense, pulsatile, et nécessite en consultation un drainage rapide pour soulager la douleur.
Déformation angulaire et raccourcissement du cinquième orteil
La déformation visible du petit orteil est un signe particulièrement évocateur de fracture. L’orteil peut apparaître dévié vers l’intérieur ou l’extérieur, comme “tordu” par rapport à ses voisins. Parfois, il semble plus court ou rétracté, témoignant d’un déplacement des fragments osseux ou d’une lésion articulaire associée. Cette modification de l’axe est souvent accompagnée d’un hématome diffus sur le bord externe du pied.
Il est utile de comparer visuellement les deux pieds : une asymétrie nette, un orteil qui chevauche son voisin ou, au contraire, qui s’en écarte anormalement doit vous alerter. Contrairement à une simple entorse où l’axe de l’orteil reste globalement respecté, la fracture déplacée entraîne un alignement anormal qu’il ne faut pas tenter de corriger soi-même. Une réduction brutale à domicile expose à aggraver la lésion et à endommager les tissus mous adjacents.
Test de percussion axiale et manœuvres diagnostiques spécifiques
Au cabinet médical, certains tests simples aident à orienter le diagnostic. Le test de percussion axiale consiste à exercer une légère pression ou une petite tape sur le bout du petit orteil, dans l’axe de l’os. En cas de fracture, cette manœuvre déclenche généralement une douleur vive, profonde, comme une décharge électrique remontant le long du cinquième rayon. Ce signe, bien que non spécifique à 100 %, est fort évocateur d’une atteinte osseuse.
Le praticien peut également mobiliser doucement l’articulation métatarso-phalangienne et les interphalangiennes, en flexion et en extension. Une douleur localisée sur un point précis de l’os, reproduite systématiquement à la mobilisation ou à la pression latérale, renforce la suspicion de fracture. À l’inverse, une douleur plus diffuse, sans point exquis, oriente plutôt vers une entorse ou une contusion simple. Pour le patient, ces manœuvres sont parfois désagréables, mais elles restent brèves et indispensables pour guider la demande d’imagerie.
Limitation fonctionnelle de la flexion plantaire et dorsale
Un petit orteil cassé ne se résume pas à une douleur au repos : il s’accompagne souvent d’une limitation nette des mouvements. Vous pouvez avoir du mal à fléchir l’orteil vers le bas (flexion plantaire) ou à le relever vers le haut (dorsiflexion), voire être totalement incapable de le bouger. Cette raideur douloureuse s’explique par l’inflammation locale, l’œdème et la discontinuité osseuse qui perturbent le fonctionnement des tendons.
Dans la vie quotidienne, cela se traduit par une gêne importante à la marche, principalement lors de la phase de déroulement du pas. La propulsion devient douloureuse, vous cherchez spontanément à éviter l’appui sur le bord externe du pied, ce qui modifie votre manière de marcher. À la longue, cette boiterie “de protection” peut entraîner des compensations au niveau du genou, de la hanche ou du dos, d’où l’intérêt de ne pas négliger une limitation fonctionnelle persistante au niveau d’un simple petit orteil.
Différenciation diagnostique entre entorse et fracture
Critères cliniques d’ottawa pour les fractures du pied
Les règles d’Ottawa ont été développées pour aider les médecins à décider quand une radiographie du pied est nécessaire après un traumatisme. Même si elles concernent surtout l’arrière-pied et le médio-pied, leur logique s’applique également au cinquième orteil. Selon ces critères, une imagerie est indiquée en cas de douleur osseuse localisée associée à une incapacité à prendre appui immédiatement après le traumatisme et dans les heures qui suivent.
Pour le petit orteil, on adaptera ce raisonnement : douleur à la palpation d’une phalange ou de la base du cinquième métatarsien, impossibilité de faire plus de quatre pas sans boiter sévèrement, déformation visible ou hématome étendu doivent faire suspecter une fracture. À l’inverse, si vous marchez presque normalement, que la douleur diminue rapidement et qu’aucun point osseux précis n’est franchement sensible, l’entorse ou la contusion est plus probable. Ces critères ne remplacent toutefois pas l’avis médical, surtout en présence de facteurs de risque comme l’ostéoporose ou le diabète.
Échelle de douleur selon l’EVA et capacité de mise en charge
Pour quantifier la douleur, les professionnels de santé utilisent souvent l’échelle visuelle analogique (EVA), allant de 0 (aucune douleur) à 10 (douleur maximale imaginable. En pratique, une douleur brutale, immédiatement très intense (souvent supérieure à 7/10), qui persiste au repos et s’aggrave nettement au moindre appui, évoque davantage un petit orteil cassé qu’une simple contusion. L’évolution dans le temps est également informative : une douleur qui reste très élevée après 48 à 72 heures malgré les mesures de base (glace, repos, surélévation) mérite une investigation.
La capacité de mise en charge est un autre élément clé. Pouvez-vous poser le pied au sol et marcher quelques pas, même en boitant, ou êtes-vous obligé de vous soutenir aux meubles, voire de ne pas poser le pied du tout ? Dans les fractures, la mise en charge est souvent impossible ou très limitée pendant les premiers jours. À l’inverse, dans une entorse du petit orteil, la marche reste douloureuse mais réalisable, surtout avec une chaussure large et une contention légère.
Instabilité articulaire versus déplacement osseux
L’entorse de l’orteil correspond à une lésion des ligaments qui stabilisent l’articulation. Elle se manifeste par une douleur, un gonflement et parfois une petite sensation de “jeu” articulaire lors des mobilisations, sans véritable déformation osseuse. L’axe global de l’orteil reste respecté, même si les mouvements extrêmes de flexion ou d’extension sont douloureux. La palpation osseuse sur toute la longueur du cinquième rayon est moins évocatrice de fracture.
Dans la fracture, au contraire, c’est l’intégrité de l’os lui-même qui est rompue. Outre la douleur localisée, on peut parfois percevoir une marche d’escalier à la palpation, une irrégularité ou un craquement (crépitement osseux) lors de mobilisations très prudentes réalisées par le médecin. L’instabilité n’est alors pas seulement articulaire : elle résulte du déplacement des fragments, ce qui justifie une immobilisation rigoureuse, voire une réduction ou une chirurgie dans les cas complexes.
Imagerie médicale et protocoles diagnostiques radiologiques
La radiographie standard reste l’examen de première intention pour confirmer une fracture du petit orteil ou du cinquième métatarsien. Elle est généralement réalisée selon deux incidences au minimum (face et profil), voire trois (oblique) pour bien analyser le bord externe du pied. Cette imagerie permet de localiser précisément le trait de fracture, de vérifier l’absence de déplacement et de distinguer une fracture de la base d’une fracture de Jones ou d’une simple fissure corticale.
Dans le contexte sportif ou en cas de douleur chronique sans traumatisme franc, les radiographies initiales peuvent être normales. Les fractures de stress du cinquième rayon ne deviennent parfois visibles qu’après 10 à 15 jours, lorsque l’os commence à réagir. Si la suspicion clinique est forte, le médecin pourra donc proposer d’autres examens plus sensibles. L’IRM est particulièrement utile pour détecter précocement les fractures de fatigue et les œdèmes osseux, tandis que le scanner (TDM) permet une analyse fine de la morphologie de la fracture, notamment en vue d’une éventuelle prise en charge chirurgicale.
L’échographie, quant à elle, peut visualiser certains hématomes ou lésions ligamentaires associées, mais reste secondaire pour le diagnostic strict de fracture du petit orteil. Dans la pratique, le choix de l’examen d’imagerie dépendra de la clinique, de l’ancienneté du traumatisme, du niveau d’activité du patient et des enjeux fonctionnels (sport de haut niveau, métier physique, antécédents osseux). Suivre les recommandations du médecin permet d’éviter à la fois les examens inutiles et le sous-diagnostic de lésions potentiellement longues à consolider.
Complications tardives et séquelles post-traumatiques
Un petit orteil cassé mal diagnostiqué ou insuffisamment immobilisé peut laisser des séquelles durables. La première complication redoutée est la pseudarthrose, c’est-à-dire l’absence de consolidation correcte de l’os, surtout au niveau de la zone de Jones. Le patient ressent alors une douleur chronique sur le bord externe du pied, majorée à la marche et au chaussage, plusieurs mois après le traumatisisme initial. Une intervention chirurgicale secondaire peut alors s’avérer nécessaire pour stabiliser la zone fragilisée.
Les déformations résiduelles constituent une autre source de gêne : un cinquième orteil qui reste en varus (dévié vers l’intérieur) ou en valgus (vers l’extérieur) peut créer des conflits dans la chaussure, des cors ou des durillons douloureux. Sur le long terme, ces troubles d’appui modifient la répartition des charges sur l’avant-pied et favorisent l’apparition de métatarsalgies, voire de douleurs remontant à la cheville ou au genou. On parle alors de trouble statique du pied induit par une fracture mal consolidée.
Enfin, les raideurs articulaires et les douleurs neuropathiques ne sont pas rares après un traumatisme du cinquième orteil, en particulier si la prise en charge a été tardive. Une hypersensibilité au toucher, des fourmillements ou des douleurs brûlantes peuvent traduire une irritation nerveuse locale. Dans ces situations, une rééducation ciblée, des techniques de désensibilisation cutanée et un suivi podologique peuvent améliorer nettement le confort au quotidien. D’où l’importance de ne pas banaliser un traumatisme apparemment “mineur” du petit orteil, surtout si la douleur persiste au-delà de quelques semaines.
Prise en charge thérapeutique et critères d’urgence orthopédique
La majorité des fractures du petit orteil sont traitées de manière conservatrice. Le protocole repose sur le repos, la glace, la surélévation du pied et la prise d’antalgiques adaptés. L’immobilisation est souvent assurée par une syndactylisation : l’orteil fracturé est fixé à son voisin à l’aide d’un bandage ou d’un sparadrap, avec une compresse interposée pour éviter les frottements cutanés. Ce “strapping” limite les mouvements intempestifs et favorise la consolidation tout en permettant une certaine mobilité globale du pied.
Selon l’intensité de la douleur et la zone fracturée, le médecin peut recommander le port d’une chaussure à semelle rigide ou d’une chaussure de décharge de l’avant-pied, afin de limiter les contraintes sur le cinquième rayon. Il est généralement conseillé de réduire la marche durant les premières semaines, voire d’utiliser ponctuellement des béquilles, notamment en cas de fracture du cinquième métatarsien associée. La durée de consolidation se situe en moyenne entre 4 et 6 semaines pour les fractures simples, mais peut s’allonger à 8 semaines ou plus pour les fractures de stress ou de la zone de Jones.
Certains signes imposent en revanche une prise en charge en urgence orthopédique ou aux urgences : déformation majeure et brutale du petit orteil, plaie ouverte ou fracture exposée, impossibilité totale de mise en charge, douleur incontrôlable malgré les antalgiques de premier niveau, ou contexte particulier (diabète, immunodépression, troubles de la coagulation). Une fracture avec déplacement important, un arrachement osseux volumineux ou une fracture de la base du cinquième métatarsien chez un sportif de haut niveau pourront justifier une réduction sous anesthésie, voire une ostéosynthèse chirurgicale.
Après la phase aiguë, la rééducation joue un rôle clé pour retrouver une marche fluide et prévenir les compensations. Des exercices simples de mobilisation des orteils, de renforcement des muscles intrinsèques du pied et de travail de l’équilibre permettent de restaurer progressivement la fonction. En cas de douleur persistante ou de trouble de l’appui, un podologue pourra proposer des semelles orthopédiques sur mesure afin de mieux répartir les charges et de soulager le cinquième rayon. En respectant ces étapes et en consultant sans tarder en cas de doute, vous mettez toutes les chances de votre côté pour que ce petit orteil cassé ne laisse aucune grande séquelle.