Les traumatismes unguéaux du pied représentent une urgence podiatrique fréquente, touchant environ 15% des consultations d’urgence dermatologique. Un ongle de pied cassé nécessite une prise en charge immédiate et appropriée pour éviter les complications infectieuses et assurer une cicatrisation optimale. La complexité anatomique de l’appareil unguéal, composé de la matrice, du lit unguéal et de l’hyponychium, rend ces blessures particulièrement délicates à traiter. Une évaluation clinique précise et des soins spécialisés permettent de préserver l’intégrité fonctionnelle et esthétique de l’ongle, évitant ainsi les dystrophies permanentes qui peuvent survenir en cas de mauvaise prise en charge initiale.
Identification clinique des traumatismes unguéaux du pied
Diagnostic différentiel entre fracture de la matrice unguéale et hématome sous-unguéal
La distinction entre une fracture de la matrice unguéale et un simple hématome sous-unguéal constitue l’étape diagnostique fondamentale. L’hématome sous-unguéal se manifeste par une coloration bleu-violacée sous la tablette unguéale, généralement circonscrite et douloureuse. La douleur pulsatile caractéristique s’intensifie avec l’accumulation progressive du sang, créant une pression importante sous l’ongle. En revanche, une fracture de la matrice unguéale s’accompagne souvent d’une déformation visible de l’ongle, d’une douleur plus diffuse et d’un saignement externe.
L’examen clinique doit évaluer la mobilité de la tablette unguéale et rechercher des signes de déplacement. Une tablette unguéale mobile ou partiellement détachée indique généralement une atteinte plus profonde des structures sous-jacentes. La palpation douce permet de détecter une éventuelle fracture de la phalange distale, présente dans 50% des cas de traumatisme unguéal sévère. La radiographie devient indispensable lorsqu’une fracture osseuse est suspectée, particulièrement en cas de déformation visible du doigt ou de douleur disproportionnée.
Classification des lésions selon l’échelle de zook et guy
L’échelle de classification de Zook et Guy stratifie les traumatismes unguéaux en quatre grades de sévérité croissante. Le grade I correspond aux lésions superficielles limitées à la tablette unguéale, sans atteinte du lit unguéal sous-jacent. Ces traumatismes mineurs nécessitent généralement des soins conservateurs simples avec surveillance de l’évolution. Le grade II implique une lacération du lit unguéal associée à une fracture partielle de la tablette unguéale, nécessitant souvent une intervention chirurgicale mineure.
Les grades III et IV représentent les formes les plus sévères, avec destruction extensive de la matrice unguéale et fracture comminutive de la phalange distale. Ces lésions complexes requièrent une prise en charge chirurgicale spécialisée et un suivi prolongé. La classification de Zook et Guy guide directement la stratégie thérapeutique et permet d’anticiper les complications potentielles. Une évaluation radiologique complémentaire s’impose systématiquement pour les grades III et IV afin de planifier la reconstruction chirurgicale optimale.
Évaluation de l’intégrité du lit unguéal et de l’hyponychium
L
a visualisation minutieuse du lit unguéal et de l’hyponychium est indispensable pour juger de la gravité du traumatisme. Le lit unguéal doit être inspecté après nettoyage soigneux, à la recherche de lacérations, de zones déchirées ou écrasées, et de corps étrangers (sable, verre, débris de chaussure). L’hyponychium, situé sous le bord libre de l’ongle, est particulièrement sensible : une douleur vive au moindre contact, associée à une plaie visible, traduit souvent une atteinte profonde qui exige une prise en charge spécialisée.
Dans le cadre d’un ongle de pied cassé après un choc violent, il est recommandé de vérifier la continuité des bords latéraux de l’ongle et la stabilité de la tablette. Une tablette qui se soulève facilement comme une « trappe » suggère une déchirure du lit unguéal sous-jacent. L’examen doit être réalisé sous bonne illumination, parfois avec l’aide de loupes, pour ne pas méconnaître une petite plaie linéaire qui, si elle n’est pas suturée, pourra être à l’origine d’un ongle déformé ou fendu à long terme. Dans les cas douteux, une évaluation par podologue ou chirurgien orthopédiste spécialisé du pied est recommandée.
Signes d’infection secondaire et complications bactériennes
Après un ongle de pied cassé, le risque d’infection secondaire est élevé car la zone traumatisée est souvent confinée dans une chaussure chaude et humide. Les premiers signes d’alerte sont une rougeur qui s’étend autour de l’ongle, un gonflement, une chaleur locale et une douleur qui augmente au lieu de diminuer. L’apparition d’un écoulement purulent, d’une odeur désagréable ou d’une fièvre, même modérée, doit faire suspecter une complication bactérienne et motiver une consultation médicale rapide.
Sans traitement, une infection périunguéale peut évoluer vers un panaris ou une cellulite du pied, nécessitant parfois une incision et un drainage sous anesthésie. Chez les personnes diabétiques, immunodéprimées ou souffrant de troubles vasculaires, la vigilance doit être maximale : un simple ongle de pied cassé peut devenir la porte d’entrée d’une infection sévère. Vous remarquez une traînée rouge et douloureuse qui remonte le pied ou la jambe ? Cela peut traduire une lymphangite et impose une prise en charge en urgence. Un traitement antibiotique systémique, couplé à des soins locaux rigoureux, est alors indispensable pour éviter les complications graves.
Protocole d’urgence et premiers soins spécialisés
Technique de décompression de l’hématome par trépanation thermique
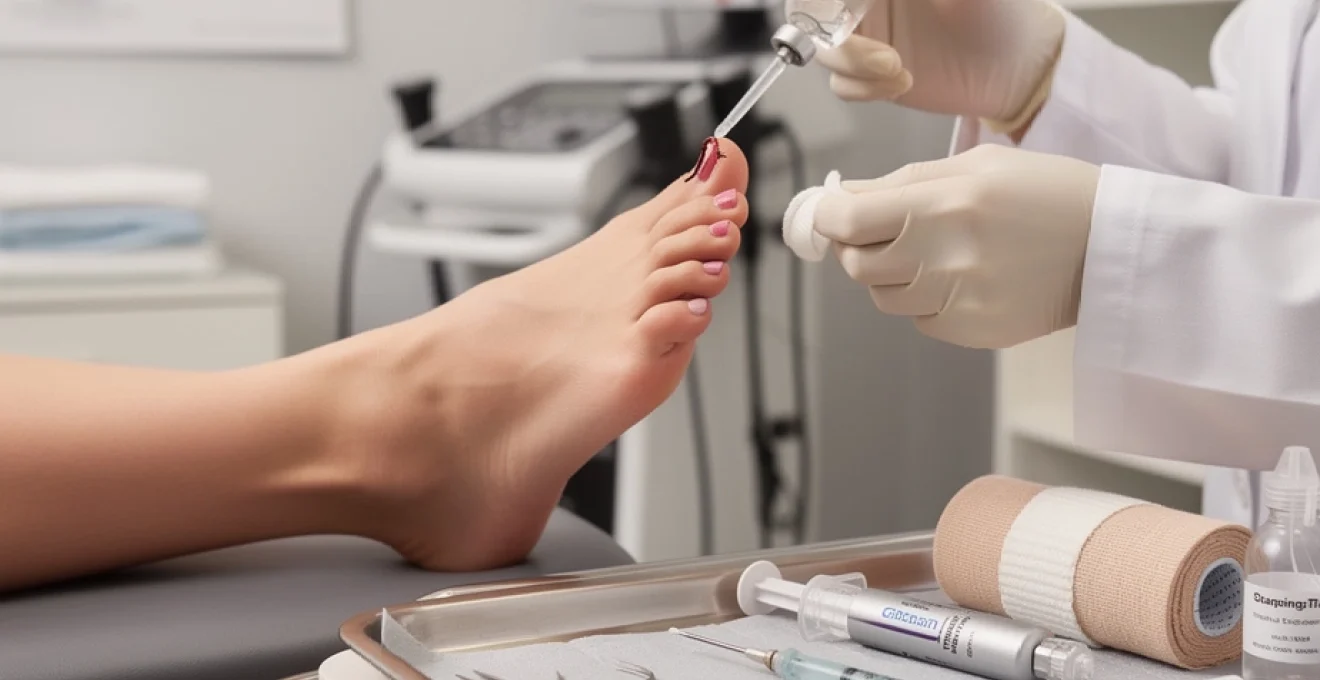
Lorsqu’un hématome sous-unguéal occupe plus de 25 à 50 % de la surface de l’ongle de pied cassé et s’accompagne d’une douleur pulsatile intense, la trépanation thermique permet une décompression rapide. Cette technique consiste à percer un ou deux petits orifices dans la tablette unguéale à l’aide d’un instrument chauffé (trombone stérilisé et porté au rouge, ou dispositif médical spécifique), afin de laisser s’écouler le sang sous pression. Le geste doit être réalisé dans les 24 à 48 heures suivant le traumatisme, au-delà le sang coagule et la décompression devient difficile voire inutile.
En pratique, la peau est d’abord désinfectée soigneusement, puis l’ongle est laissé en place. L’extrémité chauffée est appliquée perpendiculairement à la surface de l’ongle, sans exercer de pression excessive : la chaleur traverse progressivement la kératine et crée un petit trou circulaire, souvent accompagné d’un soulagement immédiat de la douleur lorsque le sang s’échappe. Cette procédure doit être effectuée par un professionnel de santé formé, pour limiter le risque de brûlure du lit unguéal ou de contamination bactérienne. Chez l’enfant ou le patient très algique, une anesthésie locale peut être nécessaire.
Désinfection selon les recommandations ANSM avec solutions iodées
Dès les premières minutes suivant un ongle de pied cassé, la désinfection rigoureuse est le geste clé pour prévenir l’infection. Les recommandations de l’ANSM privilégient l’utilisation d’un antiseptique à large spectre, comme une solution iodée dérivée de la povidone iodée, en l’absence d’allergie à l’iode. Après un lavage soigneux à l’eau et au savon doux, la zone traumatisée est séchée par tamponnement avec une compresse propre, puis l’antiseptique est appliqué en quantité suffisante, du plus propre vers le plus souillé, en évitant les mouvements de va-et-vient.
Chez les sujets présentant une contre-indication aux dérivés iodés (allergie, hyperthyroïdie, grossesse avancée), d’autres solutions antiseptiques peuvent être utilisées, comme la chlorhexidine aqueuse. Il est déconseillé d’employer des produits alcoolisés directement sur une plaie ouverte en raison du risque d’irritation et de douleur intense. Vous vous demandez à quelle fréquence désinfecter votre ongle de pied cassé ? Dans les jours suivant le traumatisme, une désinfection biquotidienne est généralement recommandée, associée à un changement de pansement systématique, jusqu’à obtention d’un lit unguéal propre, non suintant et indolore.
Application du pansement compressif type coban ou StrappingTape
Après la désinfection, l’application d’un pansement compressif stabilise l’ongle de pied cassé, limite l’œdème et protège la zone des microtraumatismes liés à la marche. Les bandes auto-adhésives élastiques de type Coban ou les StrappingTape sont particulièrement adaptées car elles assurent une contention homogène tout en laissant une certaine liberté de mouvement. Le principe est de réaliser un enrobage « en U » autour de l’orteil, en veillant à ne pas trop serrer pour ne pas compromettre la circulation sanguine distale.
Avant la pose du pansement compressif, un coussinet de compresse stérile peut être placé sur le dessus de l’ongle cassé pour répartir la pression. Le bandage est ensuite déroulé en spirale de la base de l’orteil vers l’extrémité, avec un chevauchement partiel des tours. Un test de recoloration capillaire (pression brève sur la pulpe de l’orteil puis observation du retour du rose en moins de deux secondes) permet de vérifier que le strapping n’est pas trop serré. Ce type de pansement doit être renouvelé quotidiennement, ou plus souvent si la plaie suinte, jusqu’à réduction nette des douleurs et de l’œdème.
Gestion de la douleur par analgésiques topiques à base de lidocaïne
La douleur liée à un ongle de pied cassé peut être particulièrement invalidante, surtout lors de la mise en appui et du chaussage. En complément des antalgiques par voie orale (paracétamol en première intention, selon avis médical), des analgésiques topiques à base de lidocaïne peuvent être utilisés. Ces gels ou crèmes anesthésiantes agissent localement en bloquant la transmission des influx nerveux, procurant un soulagement transitoire mais parfois suffisant pour permettre la marche ou le changement de pansement dans de meilleures conditions.
L’application se fait sur la peau pérunguéale intacte, en évitant les plaies profondes pour limiter le risque de passage systémique excessif. Il est important de respecter les doses maximales recommandées et la fréquence d’application, indiquées sur la notice ou par le professionnel de santé. Pensez-vous que « plus on en met, mieux c’est » ? C’est l’inverse : un surdosage en lidocaïne peut entraîner des effets secondaires neurologiques ou cardiaques, d’où l’importance de suivre strictement les recommandations. Chez l’enfant, la femme enceinte ou les personnes âgées, l’usage de ces produits doit toujours être discuté avec le médecin.
Traitement chirurgical des fractures complexes de l’ongle
Indications pour l’avulsion partielle ou totale de la tablette unguéale
Dans certains cas, un simple pansement ne suffit pas et un traitement chirurgical de l’ongle de pied cassé s’impose. L’avulsion partielle ou totale de la tablette unguéale est indiquée lorsque celle-ci est largement décollée, fragmentée, ou lorsqu’une lacération profonde du lit unguéal doit être explorée et suturée. On y recourt également en présence d’un hématome sous-unguéal étendu associé à une fracture ouverte de la phalange distale, ou lorsque la tablette fait office de « corps étranger » douloureux et instable.
L’avulsion partielle consiste à retirer uniquement le segment d’ongle instable ou écrasé, tout en conservant les portions encore solidement attachées au lit unguéal et à la matrice. Cette option est privilégiée chaque fois que possible, car elle maintient une certaine protection mécanique de la pulpe et de l’os sous-jacent. L’avulsion totale est réservée aux lésions plus graves, aux ongles irrémédiablement détruits ou lorsqu’une reconstruction globale du lit et de la matrice est envisagée. Dans tous les cas, le geste est réalisé sous anesthésie locale, avec une asepsie stricte, en milieu hospitalier ou en cabinet spécialisé.
Technique de suture du lit unguéal au fil résorbable vicryl 6-0
Une fois la tablette unguéale retirée, le lit unguéal peut apparaître lacéré, déchiqueté ou partiellement avulsé. Pour restaurer une surface lisse, condition indispensable à la repousse d’un ongle régulier, une suture minutieuse au fil résorbable fin (type Vicryl 6-0) est réalisée. Cette étape est comparable au lissage d’un terrain avant de couler une dalle : si la base est irrégulière, le futur ongle sera gondolé, fendu ou épaissi. Les points de suture sont posés de façon espacée, en respectant l’alignement des berges et sans exercer de tension excessive, afin d’éviter des cicatrices en relief.
Le chirurgien prend soin de préserver au maximum la matrice germinative proximale, visible sous forme d’une zone blanchâtre sous le repli cutané. Toute agression inutile de cette structure peut entraîner une dystrophie définitive de l’ongle. Le choix d’un fil résorbable évite d’avoir à retirer les points dans une zone particulièrement sensible et fragile. La cicatrisation initiale du lit unguéal prend généralement 10 à 14 jours, période durant laquelle l’orteil doit être protégé des chocs et maintenu dans un environnement propre et sec. Un contrôle clinique est programmé pour vérifier l’absence d’infection et la bonne intégration des berges suturées.
Pose de tuteur en silicone conformant ou film plastique stérile
Après la suture, la pose d’un tuteur unguéal permet de guider la repousse de l’ongle et de prévenir l’adhérence du repli cutané proximal au lit unguéal. Ce tuteur peut être constitué d’une fine languette de silicone médical (type Conformant) ou d’un film plastique stérile découpé aux dimensions de l’ongle initial. Inséré sous le repli proximal, il agit comme un « faux ongle » temporaire, maintenant un espace de glissement pour la nouvelle tablette unguéale qui va pousser depuis la matrice.
Le tuteur est généralement fixé par un ou deux points de suture ou maintenu en place grâce à un pansement compressif adapté. Il reste en place plusieurs semaines, le temps que le nouvel ongle commence à se former et à progresser sur le lit reconstruit. Vous craignez que ce dispositif soit douloureux ? Bien ajusté et correctement protégé dans la chaussure, il est le plus souvent bien toléré et contribue au contraire à réduire la sensibilité au frottement. Une surveillance régulière permet d’ajuster ou de retirer le tuteur au moment opportun, pour éviter qu’il ne devienne lui-même irritant ou source d’infection.
Optimisation du processus de cicatrisation unguéale
Facteurs influençant la vitesse de repousse de 1mm par mois
La repousse d’un ongle de pied cassé est un processus lent : en moyenne, la vitesse est d’environ 1 mm par mois, ce qui signifie qu’un gros orteil met 12 à 18 mois pour se renouveler complètement. Plusieurs facteurs influencent cette vitesse de repousse. L’âge joue un rôle majeur : les ongles poussent plus vite entre 20 et 30 ans, puis ralentissent progressivement avec le temps. L’état général de santé, le statut nutritionnel (apports en protéines, fer, zinc, biotine) et certaines pathologies chroniques (diabète, troubles vasculaires, maladies dermatologiques) peuvent également moduler la vitesse et la qualité de la repousse.
Le tabagisme, le stress chronique et certains médicaments (notamment les chimiothérapies) peuvent ralentir ou perturber la régénération unguéale. À l’inverse, une bonne hygiène de vie, une alimentation équilibrée et la protection régulière de l’ongle de pied cassé contre les traumatismes répétés favorisent une cicatrisation harmonieuse. On peut comparer la repousse de l’ongle à celle d’un champ de blé : si le sol (la matrice et le lit unguéal) est sain, bien nourri et protégé, la récolte (l’ongle) sera régulière et robuste. Si le terrain est abîmé ou carencé, la repousse sera clairsemée, irrégulière et fragile.
Application thérapeutique d’acide hyaluronique et facteurs de croissance
Dans les traumatismes sévères, certains protocoles spécialisés intègrent l’usage de solutions à base d’acide hyaluronique ou de facteurs de croissance pour optimiser la cicatrisation des tissus périunguéaux. L’acide hyaluronique, déjà largement utilisé en dermatologie, permet de maintenir un environnement hydraté propice à la migration cellulaire et à la régénération tissulaire. Appliqué sous forme de gel ou intégré à des pansements dits « actifs », il peut améliorer la qualité de la cicatrice du lit unguéal et réduire le risque de fibrose en relief.
Les facteurs de croissance, parfois issus de préparations autologues (comme le PRP, plasma riche en plaquettes), visent à stimuler localement les fibroblastes et les kératinocytes, accélérant ainsi la reconstruction des tissus. Ces approches restent toutefois réservées à des contextes spécifiques et doivent être encadrées par des praticiens formés, car les données scientifiques, bien que prometteuses, sont encore en cours de consolidation pour les ongles. Vous vous demandez si ces traitements sont indispensables pour un ongle de pied cassé simple ? Dans la plupart des cas bénins, une bonne désinfection, une protection mécanique et une surveillance attentive suffisent pour obtenir une repousse satisfaisante, sans recourir à ces techniques avancées.
Surveillance des dystrophies unguéales post-traumatiques
Après la phase aiguë, la surveillance d’un ongle de pied cassé ne s’arrête pas à la disparition de la douleur. Des dystrophies unguéales peuvent apparaître des semaines ou des mois plus tard : stries longitudinales, épaississement localisé, décollement partiel (onycholyse), courbure excessive ou décoloration persistante. Ces anomalies traduisent souvent des microcicatrices de la matrice ou du lit unguéal qui perturbent la production régulière de kératine. Elles ne sont pas toujours douloureuses, mais peuvent être inesthétiques et favoriser les traumatismes répétés ou les ongles incarnés.
Une consultation de contrôle auprès d’un podologue ou d’un dermatologue spécialisé est recommandée si la forme de l’ongle reste anormale au-delà de 6 à 9 mois. Des techniques de onychoplastie (prothèse unguéale médicale) ou de fraisage contrôlé de l’ongle peuvent alors être proposées pour lisser la surface, réduire l’épaisseur excessive et guider la repousse. Dans certains cas, une dystrophie peut masquer une mycose post-traumatique, surtout si l’ongle devient jaune, friable ou s’effrite : un prélèvement mycologique permet alors de poser un diagnostic précis et d’instaurer un traitement antifongique adapté.
Prévention des complications type ongle incarné ou pachyonychie
Les semaines qui suivent un ongle de pied cassé sont une période à risque pour le développement d’un ongle incarné ou d’une pachyonychie (ongle anormalement épaissi). Lorsque l’ongle repousse de travers, ou que ses bords latéraux sont irréguliers, ils peuvent s’enfoncer dans les tissus mous adjacents, surtout en présence de chaussures étroites ou de traumatismes répétés. Pour limiter ce risque, il est essentiel de couper l’ongle droit, sans arrondir excessivement les coins, et de maintenir une longueur modérée, afin d’éviter qu’il ne s’accroche ou ne s’incurve vers la chair.
La pachyonychie, fréquente après des chocs répétés ou des frottements chroniques, se manifeste par un ongle épais, dur, parfois jaunâtre et douloureux à la pression. Une prise en charge podologique régulière, avec amincissement mécanique de l’ongle et conseils de chaussage, permet d’améliorer nettement le confort et d’éviter l’aggravation. Imaginez votre ongle comme une plaque de verre : s’il se déforme et s’épaissit de manière anarchique, il exerce des pressions inégales sur les tissus sous-jacents, générant douleur et inflammation. Une surveillance active et des soins adaptés transforment cette plaque irrégulière en une surface plus lisse et fonctionnelle.
Surveillance médicale et critères de guérison complète
La guérison complète d’un ongle de pied cassé ne se juge pas uniquement à la disparition des douleurs initiales. On considère qu’un ongle est véritablement guéri lorsque plusieurs critères sont réunis : absence de douleur au repos et à la marche, disparition des signes inflammatoires (rougeur, chaleur, gonflement), intégrité de la peau périunguéale et repousse d’une tablette unguéale continue, sans zones de rupture ni décollement. Radiologiquement, en cas de fracture associée de la phalange distale, une consolidation osseuse satisfaisante doit également être confirmée.
Sur le plan pratique, un suivi médical est conseillé à J+7 ou J+10 pour vérifier l’évolution de la plaie, adapter les pansements et dépister précocement une infection ou un retard de cicatrisation. Un contrôle à 1 puis 3 mois permet d’évaluer le début de la repousse unguéale et d’orienter, si besoin, vers des soins podologiques complémentaires. Vous vous demandez quand vous pourrez reprendre vos activités sportives ou professionnelles habituelles ? En l’absence de fracture et de chirurgie lourde, la reprise progressive est souvent possible dès que la douleur le permet, à condition de protéger l’orteil par un chaussage adapté et, si nécessaire, des orthèses de protection.
Enfin, la patience reste l’alliée incontournable : même lorsque tous les critères cliniques sont au vert, l’aspect esthétique de l’ongle peut continuer de s’améliorer pendant plusieurs mois. En respectant les conseils de prévention, en surveillant attentivement l’évolution et en consultant sans tarder en cas de doute, vous mettez toutes les chances de votre côté pour qu’un ongle de pied cassé cicatrise dans les meilleures conditions possibles, sans séquelles fonctionnelles ni esthétiques durables.