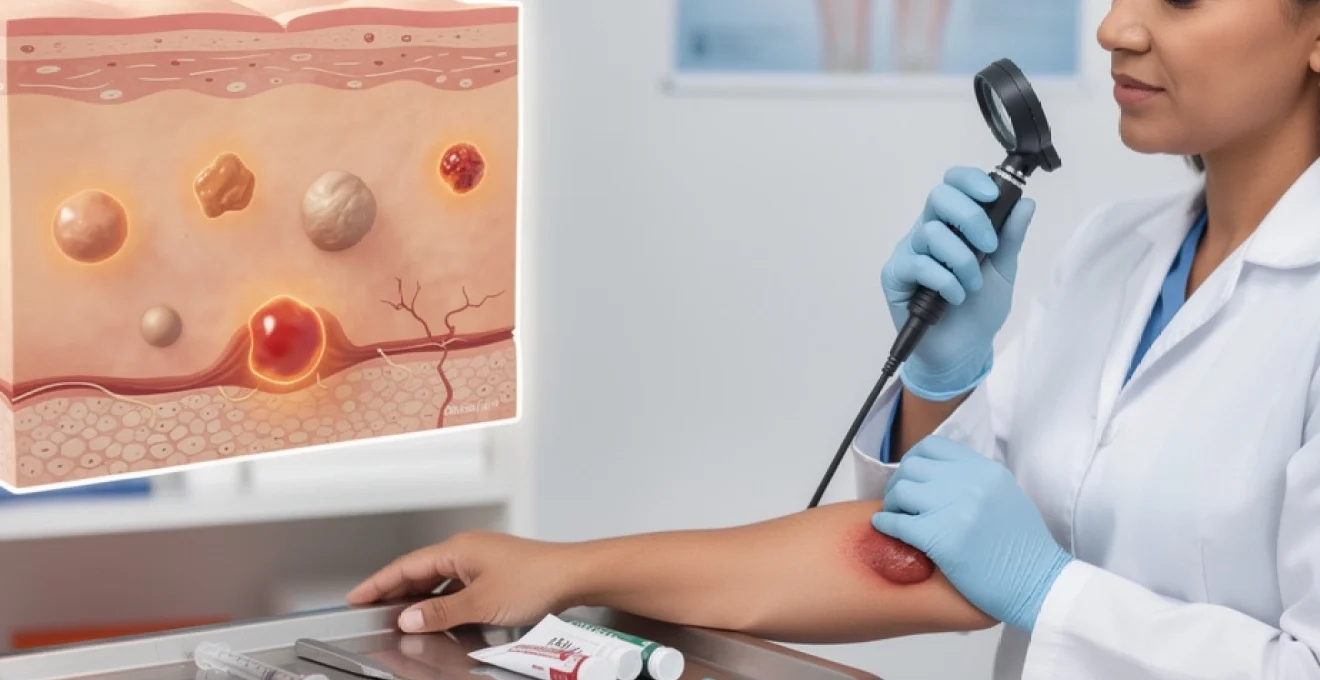
Un gros bouton sous la peau peut transformer une journée ordinaire en véritable source d’inconfort. Cette lésion profonde, souvent douloureuse et persistante, nécessite une approche thérapeutique spécifique pour éviter les complications. Contrairement aux imperfections superficielles, ces formations sous-cutanées peuvent masquer différentes pathologies, des simples kystes épidermoïdes aux infections bactériennes sévères. La reconnaissance précoce de leur nature permet d’orienter le traitement approprié et de prévenir l’évolution vers des complications systémiques. L’identification correcte de ces lésions constitue le premier pas vers une guérison optimale et la prévention des récidives.
Identification différentielle des lésions sous-cutanées : kyste épidermoïde, lipome et furoncle
La différenciation clinique des lésions sous-cutanées repose sur l’observation minutieuse de plusieurs critères morphologiques et évolutifs. Cette étape diagnostique détermine l’orientation thérapeutique et conditionne le pronostic de la lésion. L’examen physique doit évaluer la taille, la consistance, la mobilité et les signes inflammatoires associés.
Caractéristiques cliniques du kyste épidermoïde et signes pathognomoniques
Le kyste épidermoïde se présente comme une formation arrondie, bien délimitée, de consistance ferme à fluctuante selon son contenu. Cette lésion bénigne résulte de l’accumulation de kératine dans une cavité tapissée d’épithélium squameux. Le point noir central, appelé punctum, constitue le signe pathognomonique le plus caractéristique de cette pathologie.
L’évolution naturelle du kyste épidermoïde reste généralement lente et asymptomatique, sauf en cas de surinfection secondaire. La palpation révèle une masse mobile par rapport aux plans profonds mais adhérente à la peau sus-jacente. La taille varie de quelques millimètres à plusieurs centimètres de diamètre, avec une croissance progressive sur plusieurs années.
Lipome sous-cutané : texture, mobilité et critères de différenciation
Le lipome se distingue par sa consistance molle, lobulée et sa mobilité importante dans tous les plans. Cette tumeur bénigne du tissu adipeux présente une croissance lente et indolore, sans adhérence cutanée superficielle. La palpation bidigitale permet d’apprécier sa consistance élastique caractéristique et ses contours réguliers.
Contrairement au kyste épidermoïde, le lipome ne présente jamais de punctum central ni de signes inflammatoires spontanés. Sa localisation préférentielle touche le tronc, les membres et la nuque, avec une prédilection pour les zones de frottement. L’absence de fixation aux structures profondes facilite son identification clinique.
Furoncle staphylococcique : évolution inflammatoire et signes d’infection
Le furoncle représente une infection profonde du follicule pileux, principalement causée par Staphylococcus aureus. Cette lésion inflammatoire aiguë se caractérise par une évolution rapide en trois phases successives : induration, suppuration et élimination du bourbillon central. La douleur pulsatile et l’érythème périphérique accompagnent constamment cette pathologie.
L’examen clinique révèle une tuméfaction inflammatoire, chaude et douloureuse, surmontée d’une pustule centrale. La formation du bourbillon nécrotique
signale la phase de collection purulente. Dans certains cas, plusieurs furoncles contigus peuvent confluer en un anthrax, tableau beaucoup plus douloureux et à risque de complications générales. La fièvre, les adénopathies régionales et un état général altéré imposent une consultation médicale rapide afin d’instaurer un traitement adapté et d’éviter l’extension de l’infection.
Hidradénite suppurée : localisation axillaire et inguinale spécifique
L’hidradénite suppurée, parfois appelée acné inversa, se manifeste par des nodules profonds et douloureux, souvent confondus avec de simples gros boutons sous la peau. Elle touche préférentiellement les zones riches en glandes apocrines : aisselles, plis inguinaux, région périnéale et sous-mammaire. Les lésions évoluent par poussées, avec formation de nodules inflammatoires, d’abcès et parfois de trajets fistuleux qui s’ouvrent à la surface de la peau.
Contrairement au furoncle isolé, l’hidradénite est une maladie chronique, récidivante, fréquemment associée au tabagisme, au surpoids et à certains terrains génétiques. Les patients décrivent souvent des douleurs lancinantes et un écoulement purulent chronique, source d’inconfort majeur et d’altération de la qualité de vie. Le diagnostic repose sur la reconnaissance de ces localisations typiques, la chronicité des lésions et la présence éventuelle de cicatrices rétractiles en ponts fibreux.
Étiologie microbienne et facteurs pathogènes des infections cutanées profondes
Derrière un gros bouton sous la peau d’allure bénigne peut se cacher une véritable infection cutanée profonde. Comprendre quels microbes sont en cause et comment ils agissent permet de mieux choisir le traitement, en particulier l’antibiothérapie. Les principaux agents impliqués sont des bactéries opportunistes de la flore cutanée, qui profitent d’une porte d’entrée minime ou d’un terrain fragilisé pour se multiplier en profondeur.
Les infections cutanées profondes résultent d’un déséquilibre entre les défenses naturelles de la peau et le pouvoir pathogène des micro-organismes. Microtraumatismes répétés, rasage, épilation, macération ou encore manipulation intempestive d’un bouton favorisent la pénétration bactérienne. Lorsque l’immunité locale ou générale est diminuée, l’évolution vers un abcès, une cellulite ou un furoncle devient plus probable, et expose à des complications sévères si la prise en charge est retardée.
Staphylococcus aureus résistant à la méticilline (SARM) dans les abcès cutanés
Staphylococcus aureus est l’agent le plus fréquemment impliqué dans les gros boutons infectés, les furoncles et les abcès cutanés. Depuis plusieurs années, l’émergence de souches résistantes à la méticilline, appelées SARM, complique la prise en charge, car de nombreux antibiotiques usuels deviennent inefficaces. Ces bactéries possèdent un arsenal de toxines et d’enzymes qui détruisent les tissus, favorisent la nécrose et entretiennent une inflammation intense.
Cliniquement, un abcès à SARM ne se distingue pas toujours d’un abcès à staphylocoque sensible : on observe une tuméfaction rouge, chaude, douloureuse, parfois avec fièvre et frissons. Cependant, les formes récurrentes, multiples, ou les infections survenues après un séjour hospitalier ou en collectivité doivent faire évoquer cette étiologie. Dans ces situations, un prélèvement bactériologique avec antibiogramme est recommandé afin d’identifier précisément la souche et d’adapter l’antibiothérapie.
Streptococcus pyogenes et cellulite nécrosante fasciale
Streptococcus pyogenes, aussi appelé streptocoque du groupe A, est impliqué dans des infections cutanées diffuses comme l’érysipèle, mais aussi dans des formes graves telles que la cellulite nécrosante fasciale. Dans ce tableau dramatique, l’infection ne se limite pas à un gros bouton sous-cutané : elle s’étend rapidement le long des fascias, détruisant tissus sous-cutanés et parfois musculaires. La douleur intense, disproportionnée par rapport aux signes visibles, constitue un signe d’alerte majeur.
La peau peut d’abord être rouge et tendue, puis prendre un aspect violacé ou livide, avec apparition de bulles et de zones nécrotiques. Une fièvre élevée, des frissons et un état général très altéré accompagnent généralement ce type d’infection. La cellulite nécrosante fasciale constitue une urgente médico-chirurgicale : seule une prise en charge précoce associant antibiothérapie à large spectre et débridement chirurgical agressif permet de réduire la mortalité.
Propionibacterium acnes dans la pathogenèse des kystes infectés
Cutibacterium acnes (anciennement Propionibacterium acnes) joue un rôle central dans l’acné inflammatoire et la surinfection de certains kystes épidermoïdes. Cette bactérie anaérobie, habituellement commensale des follicules pilosébacés, prolifère lorsque le sébum s’accumule et que le pore est obstrué. Elle libère alors des enzymes et des médiateurs inflammatoires qui entretiennent la réaction locale et favorisent la transformation d’un simple microkyste en gros nodule douloureux sous la peau.
Dans un kyste épidermoïde surinfecté, C. acnes agit souvent en synergie avec des staphylocoques, créant un microenvironnement particulièrement inflammatoire. Le patient perçoit une augmentation rapide de la taille de la lésion, une rougeur et une douleur à la palpation. La compréhension de ce mécanisme explique pourquoi certains traitements ciblant la flore cutanée, comme les antibiotiques à action anti-inflammatoire (doxycycline, lymécycline), peuvent améliorer à la fois l’infection et l’inflammation associée.
Facteurs immunosuppresseurs et diabète sucré comme terrain prédisposant
Certaines personnes développent plus facilement de gros boutons sous la peau infectés, non pas à cause de bactéries plus agressives, mais en raison d’un terrain fragilisé. Le diabète mal équilibré, les traitements immunosuppresseurs (corticoïdes prolongés, biothérapies, chimiothérapies), le VIH ou encore la dénutrition réduisent la capacité de l’organisme à contenir l’infection. Les bactéries profitent de cette fenêtre de vulnérabilité pour se multiplier en profondeur.
Chez les patients diabétiques, la microangiopathie et l’hyperglycémie chronique altèrent la cicatrisation et favorisent les surinfections cutanées répétées. Un simple furoncle peut alors évoluer vers un abcès multiple ou une cellulite extensive. Dans ces contextes, toute lésion inflammatoire profonde, douloureuse et persistante doit être prise au sérieux, avec une surveillance rapprochée, un contrôle rigoureux de la glycémie et, si besoin, une antibiothérapie systémique précoce.
Protocoles thérapeutiques antibiotiques selon la gravité lésionnelle
Le choix du traitement antibiotique d’un gros bouton sous la peau ne se fait jamais au hasard. Il dépend de la nature supposée de la lésion (furoncle, abcès, hidradénite, kyste infecté), de sa localisation, de la présence de fièvre et du terrain du patient. Dans de nombreux cas, le geste clé reste le drainage chirurgical de la collection purulente, l’antibiotique venant en complément lorsque le risque d’extension est significatif.
On distingue ainsi les infections superficielles non compliquées, pouvant être traitées en ambulatoire par antibiothérapie orale, des formes modérées à sévères nécessitant parfois une hospitalisation et une voie intraveineuse. L’objectif est double : contrôler rapidement l’infection pour soulager la douleur et prévenir les complications, tout en limitant le risque de résistance bactérienne grâce à un usage raisonné des antibiotiques.
Amoxicilline-acide clavulanique en première intention pour infections modérées
L’association amoxicilline–acide clavulanique est souvent utilisée en première intention dans les infections cutanées modérées, notamment en présence d’un gros bouton rouge et chaud évoquant un abcès ou une cellulite débutante. L’amoxicilline agit sur de nombreuses bactéries à Gram positif et négatif, tandis que l’acide clavulanique inhibe certaines bêta-lactamases, enzymes de résistance produites par les germes. Ce spectre élargi couvre la majorité des Staphylococcus aureus sensibles et de nombreux streptocoques.
Ce traitement est généralement prescrit per os pendant 7 à 10 jours, en association avec des mesures locales : désinfection, pansements, parfois incision et drainage lorsque la collection purulente est bien constituée. Il reste cependant insuffisant en cas de suspicion de SARM ou de terrain à risque nécessitant une molécule plus spécifique. En cas de non-amélioration après 48 à 72 heures, une réévaluation clinique et, si possible, un prélèvement bactériologique s’imposent pour adapter la stratégie thérapeutique.
Clindamycine topique et systémique dans l’hidradénite suppurée
Dans l’hidradénite suppurée, les antibiotiques ne servent pas uniquement à éradiquer une infection aiguë : ils participent aussi au contrôle de l’inflammation chronique. La clindamycine, disponible en forme topique et systémique, a montré une efficacité intéressante sur les poussées inflammatoires répétées, en particulier aux stades légers à modérés. Appliquée localement sous forme de gel ou de lotion, elle réduit la charge bactérienne au niveau des plis et limite la formation de nouveaux nodules douloureux.
Pour les formes plus étendues, la clindamycine peut être associée à une rifampicine par voie orale, sur des cures prolongées, sous stricte surveillance médicale. Ce schéma thérapeutique vise à diminuer la fréquence et l’intensité des poussées, en attendant éventuellement une prise en charge chirurgicale des zones cicatricielles. Comme tout traitement antibiotique prolongé, il doit être réservé aux cas bien sélectionnés, afin de limiter le risque d’effets secondaires digestifs et de résistance.
Vancomycine intraveineuse pour infections à SARM confirmées
Lorsque l’infection cutanée profonde est due à un SARM confirmé par l’antibiogramme, ou fortement suspectée dans un contexte épidémiologique particulier, la vancomycine intraveineuse devient une option de référence. Cet antibiotique de la famille des glycopeptides est réservé aux infections sévères, en milieu hospitalier, avec surveillance des concentrations sanguines pour garantir l’efficacité tout en prévenant la toxicité rénale. Il est souvent utilisé dans les abcès étendus, les cellulites compliquées, ou les complications systémiques comme la septicémie.
La durée du traitement varie selon la gravité et la réponse clinique, mais dépasse fréquemment 10 à 14 jours. Dans tous les cas, la vancomycine ne se substitue pas au drainage chirurgical lorsqu’une collection purulente est présente : elle en constitue le complément indispensable. D’autres molécules actives sur le SARM, comme la daptomycine ou la linezolide, peuvent être envisagées dans des situations particulières, toujours sous la responsabilité d’une équipe spécialisée en infectiologie.
Doxycycline per os dans le traitement des kystes inflammatoires
La doxycycline, antibiotique de la famille des tétracyclines, occupe une place importante dans la prise en charge des kystes inflammatoires et de certaines formes d’acné nodulaire. Son intérêt ne se limite pas à son action antibactérienne sur Cutibacterium acnes et certains staphylocoques : elle possède également des propriétés anti-inflammatoires qui réduisent l’œdème et la douleur. Elle est souvent prescrite pour plusieurs semaines, dans le cadre d’un traitement global de l’acné ou des lésions kystiques récidivantes.
Chez l’adulte, la doxycycline est en général bien tolérée, sous réserve de respecter les précautions d’usage : prise avec un grand verre d’eau, protection solaire rigoureuse en raison du risque de photosensibilisation, et contre-indication chez la femme enceinte. Dans le cadre d’un gros bouton sous la peau persistant, douloureux et inflammatoire, la doxycycline peut être proposée par le dermatologue, en complément de soins locaux adaptés et, si nécessaire, d’un geste d’exérèse ou de drainage.
Techniques chirurgicales d’exérèse et drainage percutané guidé
Lorsque le gros bouton sous la peau correspond à un kyste bien formé, à un lipome gênant ou à un abcès profond, le traitement purement médical montre vite ses limites. La chirurgie, qu’elle soit mineure ou plus invasive, devient alors l’option la plus efficace pour éliminer la lésion et prévenir les récidives. L’objectif n’est pas seulement esthétique : il s’agit aussi de supprimer un foyer inflammatoire chronique ou une collection purulente susceptible de se compliquer.
La décision d’intervenir repose sur plusieurs critères : taille et profondeur de la lésion, caractère douloureux, retentissement fonctionnel (gêne à la marche, au port de vêtements), risque de malignité et échec des traitements conservateurs. Selon les cas, le dermatologue, le chirurgien plasticien ou le chirurgien général peut proposer une exérèse complète, un simple drainage ou un geste combiné, parfois guidé par l’imagerie.
Pour les kystes épidermoïdes symptomatiques, l’exérèse chirurgicale complète avec retrait de la coque est la technique de référence. Réalisée le plus souvent sous anesthésie locale en ambulatoire, elle consiste à inciser la peau, disséquer soigneusement la paroi du kyste et l’extraire en bloc afin de limiter le risque de récidive. La fermeture se fait ensuite par des points de suture fins, laissant une cicatrice généralement discrète. En cas de surinfection aiguë, on privilégie d’abord le drainage et le traitement antibiotique, l’exérèse définitive étant reportée à distance, une fois l’inflammation apaisée.
Les lipomes gênants ou en croissance rapide peuvent également faire l’objet d’une exérèse chirurgicale. La tumeur graisseuse est alors décapitée par une petite incision, puis « coquillée » en suivant son plan de clivage naturel. Cette technique, souvent rapide, permet d’obtenir une guérison définitive, avec un faible taux de récidive lorsque l’ablation est complète. Dans certains cas sélectionnés, notamment pour les lipomes profonds ou situés à proximité de structures nobles, un guidage échographique peut être utile pour sécuriser le geste.
Pour les abcès cutanés et sous-cutanés, la priorité est au drainage. Une incision suffisante est réalisée pour permettre l’évacuation du pus, le débridement des tissus nécrotiques et le lavage abondant de la cavité. Selon la profondeur, un drain ou une mèche peut être laissé en place quelques jours afin de prévenir la recollection. Lorsque la lésion est mal palpable, profonde ou située dans une zone à risque (région cervicale, périnéale), le drainage percutané guidé par échographie ou scanner offre une alternative moins invasive à la chirurgie ouverte classique.
Prévention récidivante et surveillance dermatologique post-thérapeutique
Une fois le gros bouton sous la peau traité, la question suivante se pose presque toujours : comment éviter qu’il ne revienne ? La prévention des récidives repose sur une approche globale, combinant hygiène de vie, soins locaux adaptés et, lorsque nécessaire, suivi dermatologique régulier. L’objectif est de corriger les facteurs favorisant l’obstruction des pores, la macération ou les microtraumatismes répétés, tout en surveillant les terrains à risque.
Sur le plan quotidien, il est conseillé de nettoyer la peau avec un produit doux, non comédogène, en évitant les gommages trop agressifs qui fragilisent la barrière cutanée. Une hydratation adaptée au type de peau permet de maintenir le film hydrolipidique sans obstruer les pores. En cas de tendance à l’acné ou aux microkystes, l’utilisation régulière d’actifs kératolytiques doux (acide salicylique, acide azélaïque) peut limiter l’apparition de nouveaux comédons susceptibles d’évoluer en gros nodules inflammatoires.
Les mesures de prévention passent aussi par l’adaptation des vêtements et des habitudes de vie. Les tissus respirants, les vêtements non serrés et le changement rapide de tenue après le sport réduisent la macération et les frottements, facteurs de furoncles et d’hidradénite dans les plis. Dans le cas des patients diabétiques ou immunodéprimés, un suivi médical régulier, avec contrôle de la glycémie et des traitements immunosuppresseurs, contribue à réduire la fréquence et la gravité des infections cutanées profondes.
La surveillance dermatologique après un épisode de gros bouton sous-cutané compliqué est particulièrement importante en cas de récidives, de cicatrices importantes ou de diagnostic d’hidradénite suppurée. Des consultations espacées de quelques mois permettent d’ajuster les traitements de fond, de décider d’une éventuelle chirurgie complémentaire et de dépister précocement toute nouvelle lésion suspecte. Dans certains cas, des photos de suivi ou un carnet d’auto-observation peuvent aider à mieux comprendre les facteurs déclenchants individuels.
Enfin, ne sous-estimons pas l’impact psychologique de ces lésions profondes, surtout lorsqu’elles touchent des zones visibles ou intimes. Un accompagnement, parfois pluridisciplinaire, peut être nécessaire pour aider le patient à retrouver confiance en son corps et à mieux adhérer aux mesures de prévention à long terme. Prévenir les récidives, ce n’est pas seulement éviter un nouveau bouton douloureux : c’est aussi préserver la qualité de vie et la santé cutanée globale.
Complications systémiques : septicémie et thrombophlébite septique
Dans la majorité des cas, un gros bouton sous la peau reste une affection localisée, douloureuse mais limitée. Cependant, chez certains patients fragiles ou lorsque le traitement est tardif, l’infection peut se propager au-delà de la peau et des tissus sous-cutanés. Deux complications systémiques redoutées sont la septicémie et la thrombophlébite septique, situations graves qui nécessitent une prise en charge hospitalière en urgence.
La septicémie correspond à la diffusion des bactéries dans le sang, entraînant une réaction inflammatoire généralisée. Elle se manifeste par une fièvre élevée, des frissons, une accélération du rythme cardiaque et parfois une chute de la tension artérielle. Face à un gros bouton rouge, chaud, très douloureux, associé à ces symptômes généraux, il ne faut jamais se contenter d’un simple traitement local : une consultation médicale rapide, voire un passage aux urgences, s’impose. Des examens sanguins et des hémocultures permettront de confirmer le diagnostic et d’orienter l’antibiothérapie intraveineuse.
La thrombophlébite septique, quant à elle, survient lorsque l’infection gagne la paroi d’une veine voisine, conduisant à la formation d’un caillot infecté. La zone devient alors indurée, très sensible, avec parfois un cordon veineux palpable sous la peau. Cette complication est particulièrement préoccupante lorsque la lésion siège sur le visage, en raison du risque de propagation vers les sinus veineux intracrâniens. Là encore, une prise en charge urgente est requise, associant anticoagulation, antibiothérapie à large spectre et éventuellement geste chirurgical.
Ces complications restent rares, mais elles rappellent qu’un « simple » gros bouton sous la peau ne doit pas être banalisé, surtout lorsqu’il s’accompagne de signes généraux ou d’une évolution anormale. En cas de doute, mieux vaut consulter tôt que trop tard : un diagnostic précoce et un traitement adapté permettent le plus souvent d’éviter ces évolutions sévères et de retrouver rapidement une peau saine.